Theo GS Nguyễn Gia Bình, Chủ tịch hội Hồi sức cấp cứu và chống độc Việt Nam, Tổ trưởng tổ điều trị bệnh nhân COVID-19 nặng, lâu nay, nói đến SARS-CoV-2, hầu hết mọi người nghĩ virus tấn công phổi, gây tổn thương phổi. Tuy nhiên thực tế, virus còn tấn công hàng loạt cơ quan trong cơ thể.
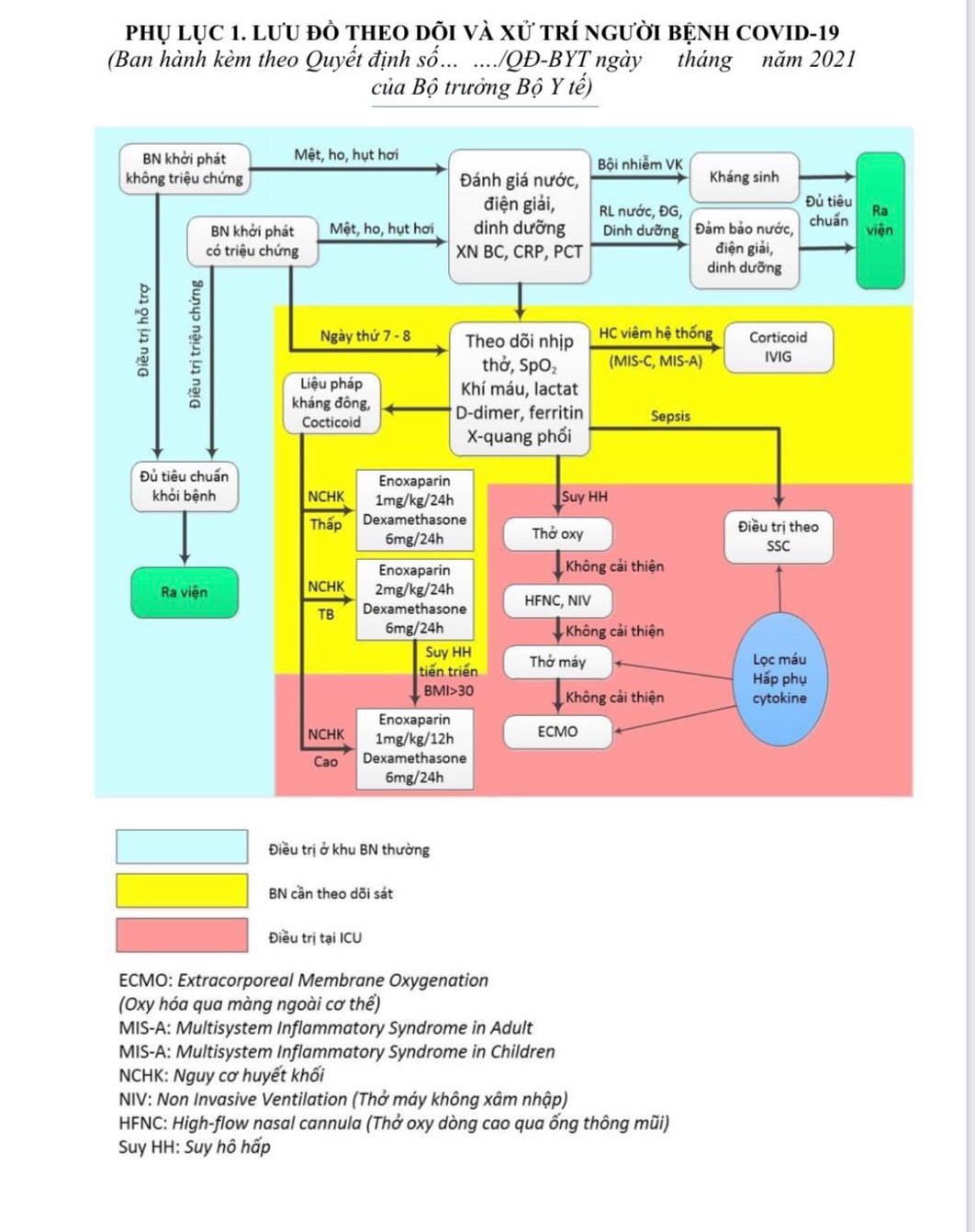
Tại Việt Nam, 50-60% bệnh nhân nhiễm SARS-CoV-2 không có triệu chứng; 30% nhẹ giống cảm cúm thông thường; 10-15% cần hỗ trợ oxy và thuốc; 5-10% cần máy thở, lọc máu, ECMO.
Virus SARS-CoV-2 gây tổn thương các cơ quan theo 2 cách: Thứ nhất, tấn công trực tiếp vào các cơ quan; thứ hai, gián tiếp qua cơ chế miễn dịch, làm tăng yếu tố kháng đông, giảm yếu tố giảm đông, cuối cùng hình thành huyết khối ở cả mạch máu nhỏ và mạch máu lớn.
GS Nguyễn Gia Bình nhận định, trong đợt dịch đang diễn ra, tỷ lệ tử vong tại nước ta liên tục tăng có nguyên nhân chính là do quá tải, một lúc có quá nhiều bệnh nhân nên “không kịp trở tay”, đặc biệt với biến thể Delta, sự biến chuyển bệnh rất nhanh.
Theo GS Bình, để hạn chế tử vong cần hạn chế số lượng người nhiễm mới và hạn chế số lượng bệnh nhân nhẹ chuyển nặng. Vị chuyên gia này cho rằng, với tình hình số bệnh nhân COVID-19 ngày càng tăng như hiện nay, việc rút ngắn thời gian điều trị sẽ giảm áp lực cho các cơ sở y tế cũng như cho bệnh nhân COVID-19 được chăm sóc y tế tốt hơn.
Hiện nay Việt Nam đang can thiệp lọc máu hấp phụ muộn so với một số nước dẫn đến thời gian điều trị bệnh kéo dài, cũng như tốn kém trong chi phí điều trị ICU. Với cơn bão Cytokiness ở bệnh nhân COVID-19, GS. Bình khuyến nghị có thể áp dụng lọc máu hấp phụ ngay khi bệnh nhân thở HFNC, không đợi đến khi thở máy, ECMO.
Tại Hội thảo trực tuyến Vai trò của lọc máu hấp phụ trong điều trị bệnh nhân COVID-19 do Hội hồi sức cấp cứu chống độc Việt Nam tổ chức, TS.BS. Eric Chua, Giám đốc trung tâm Thận và Ghép thận Philippines cho biết, phương pháp lọc máu hấp phụ đang được kỳ vọng là bước ngoặt lớn trong việc điều trị bệnh nhân COVID-19 nặng. Thực tế nghiên cứu 10 bệnh nhân mắc COVID-19, tuổi trung bình trên 50, khi được can thiệp bằng biện pháp lọc máu hấp phụ bằng quả lọc HA330, các chỉ số xét nghiệm và lâm sàng của bệnh nhân được cải thiện rõ rệt, đặc biệt với những bệnh nhân có tổn thương phổi nặng. Đặc điểm sinh bệnh học đặc trưng của COVID-19 là tăng giải phóng các yếu tố gây viêm, đôi khi phản ứng quá mạnh gây tổn thương đa phủ tạng hay gọi là bão Cytokiness. Phương pháp lọc máu hấp phụ đã chứng minh được hiệu quả trong việc ngăn chặn bão Cytokiness.
TS.BS. Eric Chua cũng cho biết thời điểm can thiệp lọc máu hấp phụ tốt nhất là khi cơn bão Cytokines bắt đầu bước vào cao trào, khi đó bệnh nhân xuất hiện rối loạn đông máu và cơ thể hình thành huyết khối thì việc can thiệp lọc máu hấp phụ sớm sẽ giúp bệnh nhân COVID-19 cải thiện tình trạng nhanh chóng, cũng như rút ngắn thời gian điều trị, giảm áp lực cho các cơ sở điều trị bệnh nhân COVID-19 hiện nay.
GS Bình cho biết, việc thiếu thốn các thiết bị lọc máu liên tục dẫn đến tình trạng quá tải, nhiều bệnh nhân không được điều trị kịp thời dẫn đến tỷ lệ tử vong tăng cao hơn so với các nước trong khu vực. Việc giảm tỷ lệ tử vong cũng như giảm thời gian điều trị bệnh nhân COVID-19 đang được nhà nước ưu tiên hàng đầu, do đó GS Bình cũng khẳng định, tận dụng tất cả các thiết bị làm sạch máu sẵn có như máy lọc hấp phụ, máy thận nhân tạo để tiến hành lọc hấp phụ sớm cho bệnh nhân. Đây không chỉ là cơ hội cho người bệnh mà còn giúp ngành y tế Việt Nam nhanh chóng khống chế và vượt qua đại dịch.
Cũng theo TS.BS Nguyễn Trung Nguyên, Giám đốc Trung tâm Chống độc, Bệnh viện Bạch Mai, việc lọc máu trên máy hấp phụ hoặc máy thận nhân tạo sẽ rút ngắn thời gian điều trị chỉ còn 4 tiếng so với 24 tiếng trên máy lọc liên tục. "Với 1 máy thiết bị lọc máu chỉ có thể phục vụ cho 1 bệnh nhân/ngày thì với máy hấp phụ hoặc máy thận nhân tạo, 1 ngày có thể lọc cho 6 bệnh nhân. Thiết bị đơn giản, rẻ tiền, dễ vận hành nhưng lại tăng công suất điều trị lên tới 600%"- BS Nguyên chia sẻ./.